Fakta
- Tjocktarmscancer är lika vanligt hos män som hos kvinnor.
- Det enda sättet att bota tjocktarmscancer och ändtarmscancer är att operera bort tumören.
- Ibland används den engelska stavningen "colon cancer" istället för koloncancer.
Tjocktarmscancer och ändtarmscancer är vanliga typer av tarmcancer. De börjar med förändringar i tarmens slemhinna som kan leda till tumörer. Vanliga symtom är blod i avföringen, diarré, förstoppning och magsmärta. Tidig upptäckt ökar chansen till att botas. De flesta som drabbas är över 65 år.
Granskad av: Peter Nygren, professor, överläkare i onkologi
Cancer i tjocktarmen och ändtarmen börjar i de allra flesta fall i tarmslemhinnans körtlar. Det är alltså en form av körtelcancer, som på fackspråk heter adenocarcinom.
Cancer utvecklas genom att ett fel uppstår i en av cellerna som gör att den börjar dela sig okontrollerat och efter en tid, kanske flera år, bildas det en tumör.
Ungefär en tredjedel av all kolorektalcancer är cancer i ändtarmen.
Cirka 40 procent av alla tjocktarmstumörer sitter i den högra delen av tarmen, colon ascendens, 20 procent i den tvärgående delen, colon transversum, och 40 procent i den vänstra delen, colon descendens. Den sista S-formade delen innan tjocktarmen övergår i ändtarmen, rektum, heter colon sigmoideum.
Dottertumörer, metastaser, från tjocktarmscancer och ändtarmscancer sprider sig oftast till lymfkörtlar, lever, lungor och bukhinna.
Det finns många likheter mellan tjocktarmscancer (koloncancer) och ändtarmscancer (rektalcancer). Ofta används den gemensamma beteckningen kolorektalcancer för de båda cancerformerna, där kolon står för tjocktarm och rektum för ändtarm.
Vanliga symtom på tjocktarmscancer och ändtarmscancer kan vara
Alla symtom kan ha andra orsaker än cancer. Blödningar i tarmen kan till exempel bero på fickbildningar i vänstra delen av tarmen, inflammation och sårbildning eller hemorrojder.
En blödning i tarmen innebär inte alltid att avföringen blir röd. I början kan det sippra så lite blod att det inte syns med blotta ögat.
Vid kraftigare blödning i högra delen av tarmen kan avföringen i stället bli svart. Det beror på att det järn som finns i blodet hinner ombildas till bland annat järnsulfid under passagen genom tarmen.
För att ställa diagnos på tjocktarmscancer eller ändtarmscancer brukar läkaren börja med att känna på magen för att upptäcka ojämnheter eller onormala förhårdnader och knölar.
Läkaren undersöker också ändtarmen genom att föra upp ett finger i analöppningen. Då kan läkaren känna om det är något som känns onormalt, som till exempel en knöl.

I den första undersökningen ingår vanligen också olika blodprover som skickas till laboratorium för analys.
I allmänhet tas ett avföringsprov för att se om det finns blod i avföringen eftersom det kan finnas blod där utan att det går att se med blotta ögat. Det är ett tidigt tecken på tarmcancer, varför det är viktigt att delta i tarmcancerscreening.
Här får du råd inför läkarbesök
Här kan du läsa mer om olika provsvar
Fler sätt att ställa diagnos:
Efter blodprov och avföringsprov brukar man göra undersökningar med en så kallad tarmkikare. Det finns olika undersökningarna med tarmkikare – rektoskopi, sigmoideoskopi och koloskopi.
Ungefär ett dygn före undersökningen får du tömma tarmen på all avföring med hjälp av laxermedel. Det görs för att tarmen ska vara helt ren och läkaren kan se eventuella förändringar i tarmen.
Med de här undersökningarna kan man oftast upptäcka även mycket små förändringar, till exempel små polyper. En polyp är en onormal utväxt från slemhinnan. De är ofta godartade (inte cancer), men kan med tiden utvecklas till en cancertumör.
Instrumenten förs in via analöppningen och används för att inspektera tarmens inre.
Rektoskop är stelt och används vid undersökning av ändtarmen, medan sigmoideoskop och koloskop är böjliga och kan nå en tredjedel respektive hela tjocktarmen.
Genom rektoskopet, sigmoideoskopet eller koloskopet kan läkaren inte bara undersöka tarmens innerväggar utan också ta ut små vävnadsprover från misstänkta delar av tarmen.
Vävnadsproverna skickas till patolog som analyserar och undersöker om det finns cancer i dem. Både rektoskop och koloskop används också för att ta bort polyper som kan vara förstadier till cancer.
Skiktröntgen, datortomografi, kan användas för att upptäcka tumörer i tjocktarmen, så kallad virtuell koloskopi.
Om tumören sitter i ändtarmen används magnetkameraundersökning för att ta reda på hur djupt den växer i tarmväggen och om det finns spridning till lymfkörtlar i tumörens närhet.
Om diagnosen cancer är säkerställd, utreds hur utbredd sjukdomen är. Vanligen används datortomografi för att undersöka om sjukdomen spridit sig till andra organ i kroppen, främst lever och lungor.
Ibland ger datortomografi inte ett säkert svar om sjukdomen har spridit sig. Då kan man behöva komplettera med så kallad PET-kamera eller magnetkameraundersökning för att se om det finns spridning utanför lilla bäckenet.
Vid rektalcancer görs alltid en magnetkameraundersökning för att se hur utbredd tumören är.

Få vår broschyr om tjock- och ändtarmscancer som praktisk pdf och läs när du har tid.
Genom att skicka din e-postadress samtycker du till att vi behandlar din e-postadress för att skicka information löpande. Läs mer i vår integritetspolicy

Få vår broschyr om tjock- och ändtarmscancer som praktisk pdf och läs när du har tid.
Genom att skicka din e-postadress samtycker du till att vi behandlar din e-postadress för att skicka information löpande. Läs mer i vår integritetspolicy
Genom att skicka din e-postadress samtycker du till att vi behandlar din e-postadress för att skicka information löpande. Läs mer i vår integritetspolicy
Det säkraste sättet att bota tjocktarmscancer och ändtarmscancer är att operera bort tumören och de lymfkörtlar som ligger omkring tumören.
Det förutsätter att tumören hittas i tid så att cancerceller inte har spridit sig till andra delar av kroppen.
Vid ändtarmscancer (rektalcancer) kombineras ofta operation med strålbehandling, eller strålbehandling och cytostatika, som nästan alltid ges före operationen.
Cancer behandlas i huvudsak på fyra olika sätt. Med operation, läkemedel, strålning och immunterapi. I den här filmen går vi igenom de olika metoderna.
En del tumörer i ändtarmen har visat sig vara mycket känsliga för strålning i kombination med cytostatika och verkar kunna försvinna helt.
I en del fall kan man då ibland avstå från operation och bara följa upp med noggranna kontroller. En del behöver då inte opereras.
I många fall ges cytostatika som tillägg efter operationen för att minska risken för återfall, så kallad adjuvant behandling.
Beslut om vilka behandlingar som ska sättas in tas efter diskussion mellan olika specialiteter i en multidisciplinär konferens.
De olika behandlingsmetoderna:
Målet med att operera bort cancertumören är att bota sjukdomen. För att minska risken för återfall lägger kirurgen sina snitt med god marginal till tumören.
Det betyder att också vävnad där inga tecken på sjukdom syns opereras bort, inklusive lymfkörtlar i närheten av tumören.
Det är viktigt att operationen görs med stor noggrannhet så att också de cancerceller som hunnit sprida sig en bit från huvudtumören tas bort.
Operation av ändtarmscancer görs i dag bara av specialutbildade kirurger. Så bör det vara även vid tjocktarmscancer.
Vid tjocktarmscancer kan läkaren oftast sy ihop de två delarna av tjocktarmen som är kvar när tumören opererats bort. Då kan matsmältning och avföring fungera som normalt.
I enstaka fall av tjocktarmscancer är det dock nödvändigt att göra en stomi (påse på magen) som senare ofta kan tas bort och tarmen då kopplas ihop igen. Mer sällan blir stomin permanent.
Cancer i ändtarmen sitter ibland så långt ner att slutmuskeln inte kan bevaras. Då görs en stomioperation och stomin blir då permanent.
Om ändtarmscancern sitter högre upp kan en så kallad reservoar skapas. Det innebär att den sista biten av kvarvarande tjock- eller tunntarm omformas till en reservoar som fästs vid analkanalen.
Avföringen går då den vanliga vägen men det är mycket vanligt att det läggs in en tillfällig stomi så att reservoaren får bättre möjlighet att läka.
I enstaka fall av mycket tidig cancer i ändtarmen kan ett botande, lokalt ingrepp via ett speciellt kikarinstrument göras.
När cancerceller utsätts för strålning skadas de och dör så småningom.
Syftet med strålbehandling är att få maximal effekt mot cancertumören, men samtidigt skada de normala cellerna intill så lite som möjligt.
Vid ändtarmscancer brukar tumören strålbehandlas en gång per dag i fem dagar direkt före operationen.
Det görs för att minska risken för återfall eftersom det ibland kan vara svårt för kirurgen att operera bort alla cancerceller.
Det är också möjligt att vänta med operationen i 6-8 veckor. Fördelen med att vänta är att det blir lite mindre risk för komplikationer efter operationen, vilket kan vara viktigt om det är en äldre skör person som samtidigt har andra sjukdomar.
Om man väntar med operationen är det vanligt att få diarré efter den första veckans strålbehandling.
I en del fall växer cancern i ändtarmen ut mot omgivande vävnad eller visar tecken på att vara mer avancerad, utbredd.
Då kan strålningsbehandling i kombination med cytostatika sättas in. För att krympa tumören ges strålning varje dag under cirka fem veckor, tillsammans med cytostatika. Det blir också allt vanligare att ge strålning i fem dagar med eller utan cytostatika så att man kan operera tumören.
Ett annat syfte med behandlingen kan vara att minska risken för att tumören ska komma tillbaka.
Ibland väntar man med operationen så att förbehandlingen med strålbehandling och/eller cytostatika hinner verka.
Cytostatika är läkemedel som främst angriper celler som håller på att dela sig. Olika cytostatika stör cellernas delning på olika sätt.
Ofta kombineras olika cytostatika för att man ska få bästa möjliga effekt.
Det pågår mycket forskning om hur cytostatika kan kombineras med operation kopplat till behandling av tjock- och ändtarmscancer.
Goda resultat har de senaste decennierna presenterats från olika undersökningar med så kallad adjuvant behandling, det vill säga cytostatikabehandling efter operation.
Det innebär att cytostatika ges efter operationen för att få bort cancerceller som eventuellt kan finnas kvar. I vissa cancerstadier är det rutin.
Det läkemedel som framför allt har använts är fluorouracil, antingen som enda läkemedel eller i kombination med oxaliplatin.
Det finns andra nyutvecklade cytostatikaläkemedel som också har effekt. Till exempel kan fluorouracil, som ges intravenöst, ersättas med tablettbehandling i form av capecitabin, vilket kan vara bekvämare för den som är sjuk.
Studierna har visat att cytostatika ökar chansen till överlevnad, åtminstone vid tjocktarmscancer, jämfört med om man enbart opereras.
Effekterna av cytostatika efter ändtarmscanceroperation är inte lika säkert fastställd som efter en tjocktarmscancer.
I undantagsfall ges cytostatika före operationen av tjocktarmscancer för att krympa tumören.
Läs mer om cytostatikabehandling
Cytostatika används också för behandling när sjukdomen har spridit sig i kroppen och det inte finns så stora möjligheter att helt bota sjukdomen.
Då kan sjukdomen hållas under kontroll en tid, ibland ganska länge, med hjälp av cytostatikabehandling.
Det betyder att livet kan förlängas och att livskvaliteten förbättras eftersom cytostatika bromsar upp sjukdomsutvecklingen och dämpar symtomen.
Cytostatika kan ge biverkningar i form av illamående, påverkan på slemhinnor, trötthet och håravfall. Det beror på att normala, friska celler som delar sig ofta också påverkas av behandlingen.
Läkemedel för att lindra illamående ges alltid vid cytostatikabehandling.
Det finns flera målinriktade läkemedel som används för behandling av spridd tjock- och ändtarmscancer (Bevazicumab, Aflibercept, Ramucirumab, Cetuximab, Panitumumab och Regorafenib).
Det är till exempel antikroppar som hämmar bildning av nya blodkärl som tumören behöver för att få den näring den behöver för att växa, men även andra antikroppar som på olika vis bromsar tumörens tillväxt.
Målinriktade läkemedel ges oftast tillsammans med cytostatika och gör att behandlingseffekten förbättras något. Men de kan också ges som enda behandling.
Flera av läkemedlen kan ges mer generellt och passar många med tjock- och ändtarmscancer, medan två av dem (Cetuximab och Panitumumab) bara kan användas på vissa tumörer. Analys av tumören behöver göras för att se vem som har störst chans att få god effekt av just de läkemedlen.
Immunterapi med läkemedel i form av så kallade PD-1/PD-L1-antikroppar har förbättrat behandlingsresultaten påtagligt vid en del cancersjukdomar.
Läkemedlen har visat god effekt på tjock- och ändtarmscancer. Tumören måste dock ha vissa särskilda egenskaper för att behandlingen ska fungera och de egenskaperna är tyvärr ovanliga.
Om sjukdomen har spridit sig till levern eller lungorna kan man under vissa förutsättningar operera bort den del av levern eller lungan där dottertumörerna, metastaserna, sitter. En sådan operation kan vara botande.
Förutsättningen för operationen är att sjukdomen inte har spridit sig till andra delar av kroppen och att dottertumörerna bara finns i begränsade delar av levern eller lungorna.
Cytostatika före och efter operation gör att fler kan opereras. Tumörerna minskar då i storlek och risken för återfall mindre.
Ibland kombineras operation av dottertumörer med tekniker där svåråtkomliga tumörer istället bränns bort.
I en del fall kan cytostatika krympa tumörer i levern så att de senare kan opereras bort.
Kolorektalcancer brukar delas in i olika stadier. Tidigare användes ofta den engelske läkaren Dukes indelningssystem, men nu ersätts det ofta av ett annat system: stadium I–IV.
Stadium 1 (Dukes stadium A): tumören är begränsad till tarmväggen.
Stadium 2 (Dukes stadium B): tumören har vuxit igenom tarmväggen.
Stadium 3 (Dukes stadium C): det finns spridning till lymfkörtlar i närheten av tumören.
Stadium 4 (Dukes stadium D): tumören har spridit sig och bildat metastaser i andra delar av kroppen.
En del med tjocktarmscancer eller ändtarmscancer får en stomi, en påse på magen.
Stomi är vanligast när tumören sitter så långt ner i ändtarmen att slutmuskeln måste opereras bort eller då slutmuskeln är försvagad.
Läkaren talar alltid om i förväg om det finns risk för att en stomi måste göras.
Ofta får personer med ändtarmscancer en tillfällig stomi för att tarmen ska kunna läka i lugn och ro. Då läggs en speciell typ av stomi in.
I ett senare skede kan tarmen återställas till normal ordning genom ett mindre ingrepp. Ibland blir dock stomin permanent.
Vid en stomioperation görs ett hål i magen, i bukväggen, där tjocktarmen förs ut. Efter operationen kommer avföringen ut genom öppningen och har ofta lite lösare konsistens än tidigare.
Stomioperationen gör att man inte kan kontrollera tömningarna på vanligt sätt. Därför behövs en påse som tarmen tömmer sig i, en så kallad stomipåse.
Stomipåsen tejpas fast på huden runt öppningen och kan bytas så ofta man vill.
Det finns också möjlighet att klara sig utan påse med hjälp av så kallad irrigation. Då används lavemang för att tömma tarmen på bestämda tidpunkter, exempelvis en gång varannan dag.
Tarmen tränas att inte tömma sig vid andra tillfällen. I stället för stomipåsen används då en lapp, ett slags kolfilter, som sätts för stomihålet.
Personer med stomi behöver sällan lägga om sina matvanor, men många väljer att avstå från att äta mat som är gasbildande.
Om en stomioperation blir aktuell, får man noggrann träning i hur stomin ska skötas innan man skrivs ut från sjukhuset. Det är bra om även eventuella partners eller någon annan närstående deltar i stomiundervisningen.
Varje år får ungefär 5 500 personer tjocktarmscancer (koloncancer) och 2 600 ändtarmscancer (rektalcancer).
De flesta, 75 procent, är över 65 år när de får sjukdomen. Cirka fem procent är under 50 år.
Tjocktarmscancer är lika vanligt hos män och kvinnor medan ändtarmscancer är något vanligare hos män.
Tjocktarmscancer och ändtarmscancer är sammantaget den fjärde vanligaste cancerformen i Sverige.
Läs mer statistik för tjocktarmscancer (koloncancer)
Läs mer statistik för ändtarmscancer (rektalcancer)
Chansen att bli botad från tjocktarmscancer eller ändtarmscancer beror som vid all cancer på i vilket stadium sjukdomen upptäcks.
Om upptäckten sker i ett tidigt skede, när cancern bara växer i tarmväggen (stadium I) botas praktiskt taget alla patienter genom operation.
Bland personer med sjukdom i stadium II botas 80-90 procent. Vid mer avancerad sjukdom är andelen botade lägre.
I dag finns goda möjligheter att bromsa upp sjukdomsförloppet med behandling och förlänga livet samt lindra symtom för de med spridd sjukdom.
Tjocktarmscancer relativ 5- respektive 10-årsöverlevnad 1980-2020. Åldersstandardisering enligt Cancer Survival Standard.
Grafen visar hur många procent som beräknas leva fem respektive tio år efter att ha fått sin cancerdiagnos.
Läs mer om överlevnad och annan statistik för tjocktarmscancer
Ändtarmscancer relativ 5- respektive 10-årsöverlevnad 1980-2022. Åldersstandardisering enligt Cancer Survival Standard.
Grafen visar hur många procent som beräknas leva fem respektive tio år efter att ha fått sin cancerdiagnos.
Läs mer om överlevnad och annan statistik för ändtarmscancer
Det finns mycket som talar för att matvanor, rökning, alkoholkonsumtion och andra levnadsvanor har betydelse för uppkomsten av cancer i tjocktarmen och ändtarmen.
Den här typen av cancer är vanligare i länder där maten innehåller mindre fibrer, frukt och grönt och mycket kött och fett (till exempel i Sverige och USA).
Cancerformerna är inte lika vanliga där maten är fiberrik och innehåller mindre fett men mer fisk, grönsaker och frukt. Det pågår mycket forskning om de här sambanden.
De senaste forskningsstudierna visar att det nog inte är mängden fett eller fibrer i maten som är direkt orsak till ökad eller minskad risk för tjock- och ändtarmscancer.
De tydligaste sambanden finns kring intaget av frukt och grönsaker. Ju mer frukt och grönt man äter regelbundet och ju längre tid man gör det, desto mindre är risken.
Daglig fysisk aktivitet bidrar också till minskad risk för tjocktarmscancer.
Det finns några ärftliga tarmsjukdomar som kan öka risken för tjocktarmscancer.
Ungefär tre procent av all tjock-och ändtarmscancer beräknas bero på ärftliga genförändringar.
Medlemmar av de här familjerna uppmanas att regelbundet låta undersöka sin tarm för att en eventuell cancer ska upptäckas så tidigt som möjligt.
I vissa släkter förekommer ovanligt många fall av tjock- och ändtarmscancer, ofta i yngre åldrar, utan att man ännu kan kartlägga exakt vilka arvsanlag som är förändrade.
Sådan familjär och annan ärftlig tjock- och ändtarmscancer utreds vid särskilda ärftlighetsmottagningar som finns vid universitetssjukhusen.
En sådan utredning kan leda fram till råd om hur familjemedlemmarna bör kontrollera sig.
Andra tarmsjukdomar som medför ökad risk för tjocktarmscancer är ulcerös kolit och Crohns sjukdom.
De orsakar inflammation i tarmen och då bildas ovanligt många nya celler. Vid snabb celltillväxt ökar risken för att någon cell ska förvandlas till en cancercell.
Förr ansåg man att personer som länge haft någon av dessa sjukdomar måste få hela tarmen bortopererad för att undvika tjocktarmscancer.
Numera kan de undersökas regelbundet med koloskop och det är först om cancer eller förstadier till cancer upptäcks som tarmen opereras.
Polyper förekommer hos många utan att de för den skull är ärftliga. Men då kommer de vanligen i högre ålder och är i de flesta fall ofarliga.
Läs mer om tjocktarmscancer och ändtarmscancer och ärftlighet
Lynch syndrom är en ärftlig genförändring som kan öka risken för tjocktarmscancer.
Vid Lynch syndrom går det inte att hitta någon anhopning av polyper i tarmen som vid familjär polypos. Sjukdomen kallas också för ärftlig icke polypös koloncancer.
Lynch syndrom är betydligt vanligare än sjukdomen familjär polypos.
Sjukdomen familjär polypos är en ärftlig sjukdom som ökar risken för att utveckla tjock-ochändtarmscancer.
Medlemmar i familjer med den sjukdomen löper kraftigt ökad risk för tjocktarmscancer.
Ofta finns då många polyper i tarmen redan i unga år och polyperna kan utvecklas till cancer.
Läs mer om tjocktarmscancer och ändtarmscancer och ärftlighet
Anna Martling, överläkare i kirurgi och professor på Karolinska sjukhuset och Karolinska institutet svarar på vanliga frågor om tarmcancer.
Redan när du får besked om att du tjocktarmscancer eller ändtarmscancer bör sjukvården sätta igång planeringen av din rehabilitering, så att du efter behandling kan leva ett så bra liv som möjligt, både kroppsligt och själsligt.
Kontaktsjuksköterskan har ansvar för att planera och samordna rehabiliteringen.
Läs mer om cancerrehabilitering
Läs mer om bäckencancerrehabilitering
Efter din behandling följs du upp för att tidigt hitta återfall som går att bota. Läkaren ska också se till att du får den information och det stöd som du behöver efter din cancersjukdom.
Efterkontrollerna är även viktiga för att se om du har något behov av rehabilitering.
När du är cancerfri efter en tjock- och ändtarmscancer kontrolleras du med skiktröntgen efter ett år och efter tre år. Samtidigt tas också ett blodprov på cancermarkören CEA, är en typ av glykoprotein som kan finnas i höga mängder vid cancer i magtarmkanalen.
Om det uppstår nya behov av rehabilitering eller om de åtgärder som satts in inte fungerar ska du höra av dig till din kontaktsjuksköterska.
Du ska också höra av dig om du får nya besvär som trötthet, svårt att hålla vikten eller blod från tarmen.
Studier har visat att undersökning för blod i avföringen hos friska personer i 60-70-årsåldern minskar riskerna för död i tjocktarmscancer eller ändtarmscancer.
Under 2020 infördes screening av tjock- och ändtarmscancer i Sverige.
Screening innebär att människor med viss ökad risk för en sjukdom kallas till en undersökning som kan hitta sjukdomen i tidigt skede innan den givit symtom och därmed kan behandlas effektivare. För tjock- och ändtarmscancer är det baserat på ålder och man kallas när man är 60-74 år.
Screening för tjock- och ändtarmscancer innebär en provtagning för blod i avföringen. Om det konstateras blod i avföringen följs provtagningen upp med en endoskopi för mer definitiv diagnos.
Se vår korta film om screening för tarmcancer:
Inom svensk sjukvård finns så kallade standardiserade vårdförlopp (SVF) för en rad olika cancerdiagnoser. Tjock- och ändtarmscancer är en av dem. SVF är en plan för vilka undersökningar som ska göras och hur snabbt det ska gå från misstanke om cancer till start av första behandling.
Syftet med SVF är att minska onödig väntan och ovisshet för den som är drabbad.
Läs om standardiserade vårdförlopp för tjock- och ändtarmscancer
Har du frågor och funderingar om cancer är du varmt välkommen att kontakta oss på Cancerlinjen.
Linjen är bemannad av legitimerad vårdpersonal med lång erfarenhet av cancervård.
Ring 010-199 10 10 eller skicka ett mejl till Cancerlinjen.
ILCO, Riksförbundet för stomi- och reservoaropererade, är en ideell handikapporganisation för de som är eller kommer att bli stomi- eller reservoaropererad och för de som har andra funktionsförändringar i urinvägar och tarmkanal.
Mag- och tarmförbundet är en intresseorganisation för människor med funktionsnedsättningar i mage eller tarm. De har föreningar i de flesta län.
Verksamheten består främst av stöd till medlemmar, men också av påverkan och information till myndigheter och personal.
Läs mer på Mag- och tarmförbundet
Eva Angenete är professor i kirurgi och forskar om tjock- och ändtarmscancer. Se en film där hon berättar om sitt arbete för att fler ska bli botade till ett bra liv.
Fler cancerdiagnoser i området kring magen
Att få ett cancerbesked kan vara svårt. Det är vanligt att reagera med oro, nedstämdhet och känslor av overklighet. För många kan det vara skönt att dela sina tankar med andra eller få veta hur andra har hanterat känslorna.
Efter cancerbeskedet finns det också praktiska saker som måste tas om hand. Det kan handla om allt från sjukskrivning och ekonomi till hjälpmedel och rättigheter.
Få praktiska råd efter cancerbeskedet
Efter ett cancerbesked har du rätt till en kontaktsjuksköterska. Kontaktsjuksköterskan är med och samordnar vården, hjälper dig att veta vad som händer och fungerar som en central kontaktperson för dig som är sjuk och för närstående.
Vad gör en kontaktsjuksköterska?
För de som är närstående till någon som är sjuk kan det vara skönt att lära sig mer om sjukdomen och få tips och råd på hur man kan stötta.
För dig som är närstående till någon med cancer
Behandlingen är över och cancern borta. Läge att fira och att njuta av livet, tycker omgivningen. Men i stället för livsglädje känner många färdigbehandlade mest rädsla och oro.
Läs om oro, återhämtning och rehabilitering
Kunskapsbanken är ett kunskapsstöd för cancervården med alla nationella vårdprogram, standardiserade vårdförlopp (SVF) och Nationella regimbiblioteket från Regionala cancercentrum.
Kunskapsbanken, Regionala cancercentrum
Cancerfondens expertråd består av docenter, professorer, överläkare, diagnosansvariga och specialister inom onkologi, hematologi, kirurgi, gynekologi, urologi och dermatoskopi som faktagranskar våra texter.
Internetmedicin är en kunskapsdatabas för läkare med översikter för diagnostik och behandling av sjukdomstillstånd.
Det varierar vilket symtom man märker av först, men blod i avföringen är ett vanligt symtom. Blod i avföringen kan bero på andra saker än tarmcancer.
Om läkaren har ställt diagnosen hemorrojder brukar det stämma. Blod i avföringen ska alltid bedömas av en läkare.
Överlevnaden skiljer sig mellan kvinnor och män. 65,9 procent av kvinnorna och 61,6 procent av männen beräknas leva tio år efter sin diagnos.
Fler kvinnor än män deltar i tarmcancerscreeningen när man erbjuds. Att delta i screening ökar chansen för att hitta cancer i ett tidigt stadium.
Personer med två eller fler nära släktingar som har insjuknat har en ökad risk att själv drabbas. Man vet ännu inte vilken genetisk defekt som orsakar tjocktarmscancer.
De vanligaste symtomen vid tarmcancer är ändrade avföringsvanor, blod och slem i bajset, blodbrist och en känsla av att inte kunna tömma tarmen helt.
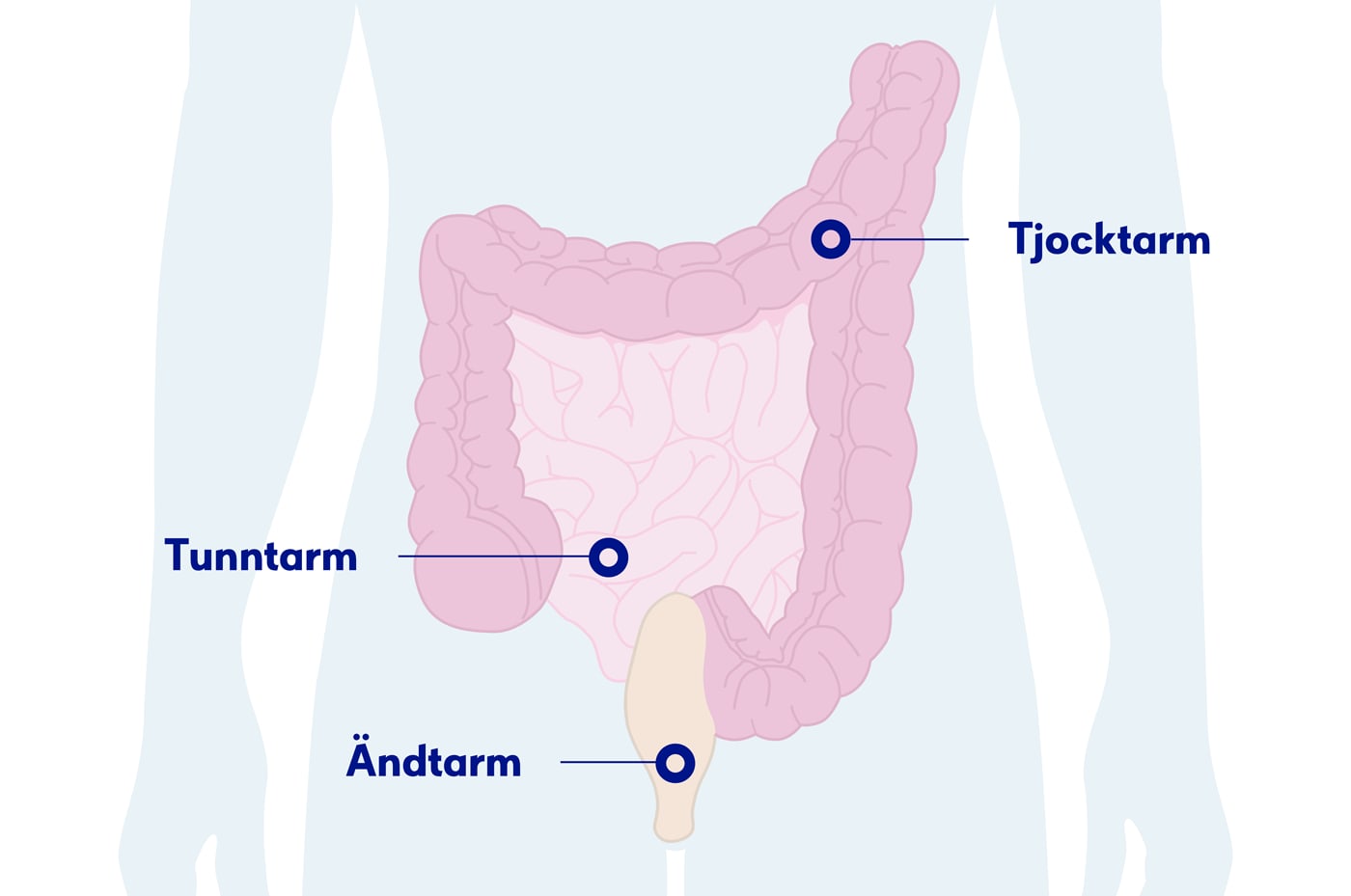
Från magsäcken passerar maten in i tunntarmen. Där tas de flesta näringsämnen upp innan resten rinner in i tjocktarmen som en tunn välling.
Tjocktarmen suger upp vatten så att ”vällingen” från tunntarmen blir till avföring. Om maten passerar för snabbt genom tjocktarmen, sugs det upp för lite vatten. Då blir avföringen lös. Om maten passerar för långsamt, sugs det upp för mycket vatten. Då blir avföringen hård.
Tarmväggarna består av fyra lager vävnad: Innerst finns en slemhinna (mucosa) som tar upp näringsämnen och skyddar tarmen, därefter ett lager som kallas submucosa där blodkärl, lymfkärl och nerver ligger. Sedan kommer ett muskellager och ytterst en hinna som ger skydd och stöd åt tarmen.
Musklerna i tarmväggen utför rytmiska rörelser, sammandragningar, som gör att tarminnehållet bearbetas och samtidigt transporteras vidare mot ändtarmen.
Tjocktarmen ligger som ett uppochnervänt U i buken. Den kan delas in i tre delar: den högra, den tvärgående och den vänstra delen. Knappt 40 procent av tjocktarmstumörerna sitter i den vänstra delen, knappt 20 procent i den tvärgående delen och drygt 40 procent sitter i den högra delen.
Den allra sista delen av tarmen kallas ändtarm. Där lagras avföringen tills det är dags att tömma tarmen. I ändtarmen finns nerver som skickar signaler till hjärnan när den är fylld och behöver tömmas.
Hittade du informationen du sökte?
Granskad 29 januari 2025
Sidansvarig
Helena Torsler Andersson
Leg. sjuksköterska, sakkunnig onkologi Mejl: helena.torsler@cancerfonden.se